История болезни перелом бедра у детей
Федеральное агентство по здравоохранению
и социальному развитию
ГОУ ВПО
Алтайский государственный медицинский университет Росздрава
Кафедра травматологии, ортопедии и ВПХ
Заведующая кафедрой:
профессор, д.м.н. Распопова Е.А.
Преподаватель: доцент,
к.м.н. Чанцев А. В.
Куратор: Шепелев О.А. 427 гр.
Паспортные данные:
Ф.И.О.: ______________________________
Возраст: 49 лет
Место жительства: ______________________________
Место работы: не работает
Семейное положение: женат.
Дата поступления в больницу: 11.01.06.
Время курации: с 30.01.06. по 10.02.06.
Гр. крови – III, Rh “+“
Клинический диагноз: закрытый неправильно срастающийся многооскольчатый чрезвертельный перелом правой бедренной кости со смещением отломков под углом в условиях накостного остеосинтеза L – образной пластиной и спонгиозным болтом. Деформирующий артроз правого коленного сустава II степени тяжести в стадии обострения синовиита.
Жалобы
На момент курации больной предъявляет жалобы на тупую постоянную боль в области верхней трети правого бедра и правого коленного сустава, усиливающуюся при незначительных движениях конечностью, не иррадиирующую; на оганичение движений в правом тазобедренном и правом коленном суставах; незначительную отечность правого бедра и правого коленного сустава.
Anamnesismorbi
Бытовая травма: 24 ноября 2005 года в 21:00 вышел на крыльцо своего собственного дома, поскользнулся, потерял равновесие и упал с крыльца высотой 1.8 м. на наружную поверхность правого бедра. Сразу появилась резкая боль в области верхней трети бедра, а при попытке подняться боль усиливалась. На следующий день в 11:00 родственники вызвали скорую помощь. Было проведено внутримышечное обезболивание (название препарата не помнит), затем больной был доставлен в ЦРБ Усть – Пристанского района без транспортной иммобилизации, где был осмотрен хирургом, проведена Rg – графия, в результате поставлен диагноз: закрытый неправильно срастающийся чрезвертельный перелом правого бедра, наложена гипсовая иммобилизация на правую ногу.
03.12.05. отказался от дальнейшей госпитализации и был выписан домой. Далее самостоятельно снял гипсовую иммобилизацию.
25.12.05. повторная госпитализация в ЦРБ, появилась болезненность и ограничение движений в правом коленном суставе.
11.01.06. был госпитализирован в АККБ, травматологическое отделение №2.
17.01.06. была проведена операция корригирующая остеотомия верхней трети правого бедра в условиях накостного остеосинтеза L – образной пластиной и спонгиозным болтом.
Anamnesisvitae
Родился 29 мая 1956 года. Рос и развивался нормально, в умственном и физическом развитии от сверстников не отставал. Получил среднее образование. В 1977 году женился, имеет двоих детей.
Наследственный анамнез не отягощен.
Операций в течение жизни не было. Десять лет назад находился на амбулаторном лечении по поводу деформирующего артроза правого коленного сустава в одной из поликлиник г. Барнаула (номер поликлиники и продолжительность лечения не указал).
Эпидемический анамнез: туберкулёз, болезнь Боткина, венерические заболевания отрицает. Из перенесенных заболеваний отмечает простудные.
Вредные привычки: курит, алкоголем не злоупотребляет.
Аллергологический анамнез: данных на пищевую и медикаментозную аллергию не выявлено.
Гемотрансфузий не проводилось.
Пульс 72 удара в минуту, ритмичный. Верхушечный толчок пальпируется в 5 межреберье на 1,5 см кнутри от среднеключичной линии.
Границы сердца в норме.
Аускультативно: ритм правильный, тоны сердца ясные, нормальной громкости по всем точкам. ЧСС 72 уд/мин, артериальное давление 140/70 мм.рт.ст.
Система пищеварения:
При осмотре ротовой полости слизистая розового цвета, миндалины не увеличены, язык влажный, розовый.
Аппетит удовлетворительный. Диспепсические расстройства не выявлены. Стул не изменен, регулярный.
Область живота симметрична, выпячиваний, втяжений, видимой пульсации и перистальтики не отмечается. Кожные покровы бледно-розового цвета. Рубцов нет. Передняя брюшная стенка принимает участие в акте дыхания.
Пальпация: живот при пальпации мягкий, болезненность и напряжение передней брюшной стенки не выявлены, грыжевых отверстий нет, симптом Щеткина – Блюмберга отрицательный.
При перкуссии передней брюшной стенки выслушивается тимпанический звук, в области печени и селезенки – бедренный звук. Размеры печени по Курлову: 9, 8, 7 см. Нижний край печени не выходит из под края реберной дуги. Поверхность ровная, гладкая.
Желчный пузырь не пальпируется. Пузырные симптомы отрицательные. Селезенка не пальпируется.
Нейроэндокринная система:
Сознание больного ясное. Чувствительность не изменена. Вторичные половые признаки по мужскому типу. Щитовидная железа безболезненна при пальпации, не увеличена, доли 3 см, перешеек не пальпируется, мягкоэластической консистенции, без уплотнений.
Мочевыделительная система:
При осмотре области почек припухлости, отечности не наблюдаются. При пальпации почки безболезненны, подвижны, бобовидной конфигурации, поверхность гладкая. Симптом Пастернацкого отрицательный. Болезненности по ходу мочеточников нет.
Мочевой пузырь: выпячиваний над лобковой областью нет, при пальпации безболезненный.
Верхняя конечность | Нижняя конечность | |||||||
Правая | Левая | Правая | Левая | |||||
см | см | см | см | см | см | см | см | |
Верхняя треть | 26 | 28 | 26 | 28 | 34 | 47,5 | 32 | 46 |
Средняя треть | 25,5 | 28 | 25,5 | 28 | 33 | 40 | 31,5 | 36 |
Нижняя треть | 19 | 25,5 | 19 | 25,5 | 23,5 | 39 | 22 | |
длина | 27 | 30 | 27 | 30 | 45 | 47 | 45 | 47 |
длина | 58 | 58 | 93 | 93 |
Сторона | Правая | Левая |
лучевое/локтевое отведение | 200/00/300 | 200/00/300 |
сгибание/разгибание | 1500/00/100 | 1500/00/100 |
наружная/внутренняя ротация при отведении на 900 | 700/00/700 | 700/00/700 |
сгибание/разгибание | 400/00/200 | 400/00/200 |
наружная/внутренняя ротация при сгибании на 900 | невозможна | 400/00/200 |
наружняя/внутренняя ротация при сгибании на 900 |
Источник
Æàëîáû áîëüíîãî è àíàìíåç çàáîëåâàíèÿ. Îñìîòð ðåáåíêà è îáñëåäîâàíèå ñèñòåìû âíóòðåííèõ îðãàíîâ. Ïîñòàíîâêà êëèíè÷åñêîãî äèàãíîçà “çàêðûòûé ïîëíûé ïîïåðå÷íûé ïåðåëîì ëåâîãî áåäðà ñî ñìåùåíèåì”. Íàçíà÷åíèå ëå÷åíèÿ è ïðîãíîç îòíîñèòåëüíî âûçäîðîâëåíèÿ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ßðîñëàâñêàÿ ãîñóäàðñòâåííàÿ ìåäèöèíñêàÿ àêàäåìèÿ
ÈÑÒÎÐÈß ÁÎËÅÇÍÈ
Çàêðûòûé ïîëíûé ïîïåðå÷íûé ïåðåëîì ëåâîãî áåäðà ñî ñìåùåíèåì
Êóðàòîð: ñòóäåíò IV êóðñà
1 ãðóïïû ëå÷åáíîãî ô-òà
Ìîðîçîâ À.È.
ßðîñëàâëü 2001.
Ïàñïîðòíàÿ ÷àñòü
ÔÈÎ:
Âîçðàñò: 1ãîä è 2 ìåñÿöà.
Ïîë: æåíñêèé.
Ìàòü: äîìîõîçÿéêà.
Îòåö: ðàáî÷èé íà ßÌÇ.
Àäðåñ: ßðîñëàâñêàÿ îáë
Äàòà ïîñòóïëåíèÿ: 4. 09. 2001.
Êëèíè÷åñêèé äèàãíîç:
– îñíîâíîå çàáîëåâàíèå: çàêðûòûé ïîëíûé ïîïåðå÷íûé ïåðåëîì ëåâîãî áåäðà ñî ñìåùåíèåì.
ñîïóòñòâóþùèå: íåò.
îñëîæíåíèÿ: íåò.
Æàëîáû ïðè ïîñòóïëåíèè
Ïðè ïîñòóïëåíèè æàëîáû íà îòå÷íîñòü, áîëåçíåííîñòü ïðè ïàëüïàöèè â ñðåäíåé òðåòè ëåâîãî áåäðà.
Èñòîðèÿ íàñòîÿùåãî çàáîëåâàíèÿ(Anamnesis morbi)
Ñî ñëîâ ìàòåðè, ðåáåíîê áîëåí ñ 4 àâãóñòà 2001ã, êîãäà ïðèáëèçèòåëüíî â 19 ÷àñîâ óïàë ñ êðîâàòêè âûñîòîé 50 ñì. Ñðàçó ïîñëå ïàäåíèÿ òåòÿ îáíàðóæèëà ó ðåáåíêà äåôîðìàöèþ ëåâîãî áåäðà, îòåê, îáðàòèëàñü ê ôåëüäøåðó. Èì áûëà íàïðàâëåíà â ÖÐÁ ñåëà Ïðè÷èñòîå, ãäå áûë ñäåëàí ðåíòãåíîâñêèé ñíèìîê. Ñ äèàãíîçîì: çàêðûòûé ïåðåëîì ñî ñìåùåíèåì ëåâîãî áåäðà, àâòîìîáèëåì ñêîðîé ïîìîùè äåâî÷êà áûëà äîñòàâëåíà â ïðèåìíûé ïîêîé ÄÊÁ ¹3. Äîñòàâêà ïðîèçâîäèëàñü â òðàíñïîðòíîé èììîáèëèçàöèè.
 íàñòîÿùåå âðåìÿ áîëüíàÿ íàõîäèòñÿ íà ëåéêîïëàñòûðíîì âûòÿæåíèè. Íà îñíîâàíèè äàííûõ îñìîòðà è ïîâòîðíûõ ðåíòãåíîãðàìì îòìå÷àåòñÿ ïîëîæèòåëüíàÿ äèíàìèêà â ñîñòîÿíèè áîëüíîé: îòå÷íîñòü ñïàëà, ðàñõîæäåíèå îòëîìêîâ óìåíüøèëîñü. Ðåáåíîê ñïîêîåí, ñîí íå íàðóøåí.
Èñòîðèÿ æèçíè áîëüíîãî(Anamnesis vitae)
Äàðüÿ ðîäèëàñü 2. 08. 2000 â ã. ßðîñëàâëå. Âåñ ïðè ðîæäåíèè 4,2 êã, ðîäû ïðîøëè íîðìàëüíî. Âñå íåîáõîäèìûå äëÿ äàííîãî âîçðàñòà ïðèâèâêè ñäåëàíû âîâðåìÿ. Íàñëåäñòâåííîñòü íå îòÿãîùåíà. Ïåðåíåñåííûõ çàáîëåâàíèé íåò. Àëëåðãîëîãè÷åñêèé àíàìíåç áåç îñîáåííîñòåé. Íåïåðåíîñèìîñòè ëåêàðñòâåííûõ ñðåäñòâ íå îòìå÷àëîñü. Ìàòåðèàëüíî-áûòîâûå óñëîâèÿ óäîâëåòâîðèòåëüíûå. Ýïèäåìè÷åñêèé àíàìíåç – êîíòàêòîâ íåò.
Íàñòîÿùåå ñîñòîÿíèå áîëüíîãî(Status praesens)
Îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ðåáåíîê ñïîêîåí. Ïîëîæåíèå àêòèâíîå. Êîæà áëåäíî-ðîçîâàÿ, ÷èñòàÿ, óìåðåííî âëàæíàÿ. Âèäèìûå ñëèçèñòûå áëåäíî-ðîçîâûå, ÷èñòûå. Ïîäêîæíî-æèðîâàÿ êëåò÷àòêà ðàçâèòà óìåðåíî. Íåçíà÷èòåëüíàÿ îòå÷íîñòü íà ëåâîì áåäðå, ïîñòîçíîñòåé, ðóáöîâ, êðåïèòàöèé íåò. Çàòûëî÷íûå, îêîëîóøíûå, ïîä÷åëþñòíûå, ïîäáîðîäî÷íûå, øåéíûå, íàäêëþ÷è÷íûå, ïîäêëþ÷è÷íûå, ïîäìûøå÷íûå, ëîêòåâûå, ïàõîâûå, ïîäêîëåííûå ëèìôàòè÷åñêèå óçëû íå ïàëüïèðóþòñÿ. Ìûøöû ðàçâèòû óìåðåííî, ðàâíîìåðíî, òîíóñ è ñèëà èõ ñîõðàíåíû, ïðè ïàëüïàöèè áîëåçíåííîñòü â îáëàñòè ëåâîé ãîëåíè. Íà ëåâîì áåäðå ïåðåëîì, îñòàëüíûå êîñòè è ñóñòàâû áåç ïàòîëîãèè.
Ñèñòåìà îðãàíîâ äûõàíèÿ
Äûõàíèå ÷åðåç íîñ, ñâîáîäíîå, ðèòìè÷íîå, ïîâåðõíîñòíîå. Òèï äûõàíèÿ – ãðóäíîé, ÷àñòîòà – 26 â ìèí. Ôîðìà ãðóäíîé êëåòêè ïðàâèëüíàÿ, ñèììåòðè÷íàÿ, áåç ïàòîëîãè÷åñêèõ èçìåíåíèé. Ïðè ïàëüïàöèè áåçáîëåçíåííà, ðåçèñòåíòíà.
Ïðè ñðàâíèòåëüíîé ïåðêóññèè íàä âñåìè ëåãî÷íûìè ïîëÿìè îïðåäåëÿåòñÿ ÿñíûé ëåãî÷íûé çâóê. Ãðàíèöû ëåãêèõ áåç ïàòîëîãèè.
Ïðè àóñêóëüòàöèè äûõàíèå ïóýðèëüíîå, îñëàáëåíèå äûõàíèÿ íå îïðåäåëÿåòñÿ, ïîáî÷íûõ äûõàòåëüíûõ øóìîâ íåò.
Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà
Âèäèìûõ ïóëüñàöèé ñîñóäîâ øåè íå îïðåäåëÿåòñÿ. Ïóëüñàöèÿ ìàãèñòðàëüíûõ ñîñóäîâ ñîõðàíåíà. Âåðõóøå÷íûé òîë÷îê âèçóàëüíî íå îïðåäåëÿåòñÿ. Ïóëüñ ñèììåòðè÷íûé, ÷àñòîòà 120 óä/ìèí., ðèòìè÷íûé, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ è íàïðÿæåíèÿ. Âåðõóøå÷íûé òîë÷îê íå ïàëüïèðóåòñÿ. Ïðè ïåðêóññèè ãðàíèöû ñåðäöà íå èçìåíåíû. Àóñêóëüòàòèâíî òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå, øóìîâ íåò.
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ
ßçûê è äåñíû áëåäíî-ðîçîâûå, ÷èñòûå. Æèâîò ïðàâèëüíîé ôîðìû, ñèììåòðè÷íûé, ó÷àñòâóåò â àêòå äûõàíèÿ. Âèäèìûõ ïóëüñàöèé, ðàñøèðåííûõ ïîäêîæíûõ âåí, îïóõîëåé íå îòìå÷àåòñÿ. Ïðè ïàëüïàöèè æèâîò ìÿãêèé, áåçáîëåçíåííûé, ïåðèòîíåàëüíûå ñèìïòîìû îòðèöàòåëüíû. Ïðè ïåðêóññèè ñâîáîäíîé æèäêîñòè íå îïðåäåëÿåòñÿ. Ïåðêóòîðíî íèæíèé êðàé ïå÷åíè íà óðîâíå ïðàâîé ðåáåðíîé äóãè. Ñåëåçåíêà è æåë÷íûé ïóçûðü íå ïàëüïèðóþòñÿ.
Ìî÷åâûäåëèòåëüíàÿ ñèñòåìà
Ïî÷êè íå ïàëüïèðóþòñÿ. Ìî÷åâîé ïóçûðü ïðè ïàëüïàöèè áåçáîëåçíåííûé, ñèíäðîì Ïàñòåðíàòñêîãî îòðèöàòåëüíûé. Ìî÷åèñïóñêàíèå íå ó÷àùåííîå.
Íåðâíàÿ ñèñòåìà
Èíòåëëåêò è ýìîöèè ñîîòâåòñòâóþò âîçðàñòó. Ïàòîëîãèè ÷åðåïíî-ìîçãîâûõ íåðâîâ íå âûÿâëåíî. Äåðìîãðàôèçì áëåäíî-ðîçîâûé áûcòðûé.
Ìåñòíûé ñòàòóñ(Status localis)
Ïðè ïîñòóïëåíèè îáùåå ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ðåáåíîê ñïîêîåí. Ïðè îñìîòðå îáíàðóæåíà äåôîðìàöèÿ ëåâîãî áåäðà, îòåê â ñðåäíåé òðåòè ëåâîãî áåäðà. Íà òóëîâèùå, áîëüøå âñåãî íà ÿãîäèöàõ, ïðàâîé è ëåâîé íèæíèõ êîíå÷íîñòÿõ ìíîæåñòâåííûå ãåìàòîìû, âåðîÿòíî îò óäàðîâ.
Ïðåäâàðèòåëüíûé äèàãíîç
Íà îñíîâàíèè æàëîá íà äåôîðìàöèþ ëåâîãî áåäðà, ïðèïóõëîñòü åãî; äàííûõ îñìîòðà(áîëåçíåííîñòü ïðè ïàëüïàöèè ëåâîãî áåäðà) è ðåíòãåíîëîãè÷åñêîãî èññëåäîâàíèÿ ñòàâëþ ïðåäâàðèòåëüíûé äèàãíîç:
ÎÑÍÎÂÍÎÉ: çàêðûòûé ïîëíûé ïîïåðå÷íûé ïåðåëîì ëåâîãî áåäðà ñî ñìåùåíèåì.
ÑÎÏÓÒÑÒÂÓÞÙÈÉ: íåò.
ÎÑËÎÆÍÅÍÈß: íåò.
Ïëàí îáñëåäîâàíèÿ:
Îáùèé àíàëèç êðîâè.
Îáùèé àíàëèç ìî÷è.
Ðåíòãåíîãðàôèÿ ëåâîãî áåäðà â äâóõ âçàèìíî ïðîåêöèÿõ.
Îáùèé àíàëèç êðîâè 5.09 01.
*ëåéêîöèòû – 10,6 10
*ýðèòðîöèòû – 4,55 10
*ãåìîãëîáèí – 9,6
*ãåìàòîêðèò – 26,9
*òðîìáîöèòû – 268
ãèïîõðîìèÿ, àíèçîöèòîç.
Ðåíòãåíîãðàììà ëåâîãî áåäðà â äâóõ ïðîåêöèÿõ 15.09.01
Äèñòàëüíûé îòëîìîê ëåâîé áåäðåííîé êîñòè ñìåùåí ïî øèðèíå íà 0,5 äèàìåòðà êîñòè êçàäè è ïîä óãëîì 15* îòêðûòûì êíóòðè. Ðàñõîæäåíèå îòëîìêîâ ïî äëèíå äî 0,5 – 0,7 ñì.
Äèôôåðåíöèàëüíûé äèàãíîç
×àùå âñåãî ïåðåëîìû áåäðåííîé êîñòè ñëåäóåò äèôôåðåíöèðîâàòü ñ âûâèõàìè òàçîáåäðåííîãî ñóñòàâà, óøèáàìè, ðàñòÿæåíèÿìè. Îñîáåííî òðóäíà äèàãíîñòèêà ó ìàëåíüêèõ äåòåé, ãäå ÷àñòû ïåðåëîìû ïî òèïó “çåëåíîé âåòî÷êè”. Îäíàêî â äàííîì ñëó÷àå ïðè íàëè÷èè ðåíòãåíîãðàììû â äâóõ ïðîåêöèÿõ äèàãíîñòèêà íå ïðåäñòàâëÿåò çàòðóäíåíèé.
Ëå÷åíèå
Ñòîë À – 4.
Ðåæèì ïîñòåëüíûé.
Ëåéêîïëàñòûðíîå âûòÿæåíèå.
Ìàãíèòåð ¹10 íà ëåâîå áååäðî.
Àíàëüãèí 50% – 0,2 âíóòðèìûøå÷ –
Äèìèäðîë 1% – 0,2 íî ïðè áîëÿõ.
Ìîëîêî 400,0.
Êåôèð 400,0.
Ìàãíèòîëàçåðíóþ òåðàïèþ (ïîñëå îêîí÷àíèÿ êóðñà Ìàãíèòåðà).
Îáîñíîâàíèå êëèíè÷åñêîãî äèàãíîçà
Íà îñíîâàíèè ïðåäâàðèòåëüíîãî äèàãíîçà è ðåçóëüòàòîâ äîïîëíèòåëüíûõ ìåòîäîâ îáñëåäîâàíèÿ ñòàâëþ êëèíè÷åñêèé äèàãíîç:
ÎÑÍÎÂÍÎÉ: çàêðûòûé ïîëíûé ïîïåðå÷íûé ïåðåëîì ëåâîãî áåäðà ñî ñìåùåíèåì.
ÑÎÏÓÒÑÒÂÓÞÙÈÉ: íåò.
ÎÑËÎÆÍÅÍÈß: íåò.
Äíåâíèê êóðàöèè
Äàòà | Ñîñòîÿíèå áîëüíîãî | Íàçíà÷åíèÿ |
12.09.01 | Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ðåáåíîê ñïîêîåí. Êîæà è ñëèçèñòûå ÷èñòû. Ñåðäöå è ëåãêèå áåç ïàòîëîãèè. Æèâîò ìÿãêèé áåçáîëåçíåííûé. Ñòóë è äèóðåç â íîðìå. Âûòÿæåíèå â ïîðÿäêå. | Ñòîë À-4. Ïîñòåëüíûé ðåæèì. Ìàãíèòåð íà ëåâîå áåäðî. |
13.09.01 | Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ðåáåíîê ñïîêîåí. Êîæà è ñëèçèñòûå ÷èñòû. Íà ëåâîì áåäðå ïðèïóõëîñòü. Ñåðäöå è ëåãêèå áåç ïàòîëîãèè. Æèâîò ìÿãêèé áåçáîëåçíåííûé. Ñòóë è äèóðåç â íîðìå. Âûòÿæåíèå â ïîðÿäêå. | Ñòîë À-4. Ïîñòåëüíûé ðåæèì. Ìàãíèòåð íà ëåâîå áåäðî. |
14.09.01 | Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ðåáåíîê ñïîêîåí. Êîæà è ñëèçèñòûå ÷èñòû. Ñåðäöå è ëåãêèå áåç ïàòîëîãèè. Æèâîò ìÿãêèé áåçáîëåçíåííûé. Ñòóë è äèóðåç â íîðìå. Âûòÿæåíèå â ïîðÿäêå. | Ñòîë À-4. Ïîñòåëüíûé ðåæèì. Ìàãíèòåð íà ëåâîå áåäðî. |
Ýïèêðèç
ïîïåðå÷íûé ïåðåëîì áåäðî ëå÷åíèå
Áîëüíàÿ, 14 ìåñ, ïîñòóïèëà â êëèíèêó 4. 09. 01.ñ æàëîáàìè íà äåôîðìàöèþ, ïðèïóõëîñòü è áîëåçíåííîñòü â ëåâîì áåäðå. Ñî ñëîâ ìàòåðè, äåâî÷êà óïàëà ñ êðîâàòêè. Ïðè ïîñòóïëåíèè ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ðåáåíîê ñïîêîåí. Ïðè îñìîòðå ïðèïóõëîñòü è äåôîðìàöèÿ â îáëàñòè ëåâîãî áåäðà, áîëåçíåííîñòü ïðè ïàëüïàöèè. Áûë ïîñòàâëåí äèàãíîç: çàêðûòûé ïîëíûé ïîïåðå÷íûé ïåðåëîì ñî ñìåùåíèåì. Ïðîâîäèòñÿ ëåéêîïëàñòûðíîå âûòÿæåíèå.
Ïðîãíîç â îòíîøåíèè çàáîëåâàíèÿ è æèçíè áîëüíîé ñ÷èòàþ áëàãîïðèÿòíûì.
Ëèòåðàòóðà
Þ.Ô. Èñàêîâ “Õèðóðãè÷åñêèå áîëåçíè ó äåòåé”, Ìîñêâà “Ìåäèöèíà”, 1993.
Ì.Â. Âîëêîâ “Îðòîïåäèÿ è òðàâìàòîëîãèÿ äåòñêîãî âîçðàñòà”, Ìîñêâà “Ìåäèöèíà”, 1983.
Ðàçìåùåíî íà Allbest.ru
…
Источник
Перелом бедра у детей – достаточно распространенное травматическое повреждение. Пациенты с этой травмой составляют почти 17% от общего числа больных, госпитализируемых в детские травматологические отделения. Перелом сопровождается болью и отеком. Опора затруднена либо невозможна. Обычно наблюдается крепитация и деформация конечности, обусловленная смещением отломков, однако переломы в верхней части бедра могут сопровождаться скудной симптоматикой и по своим клиническим проявлениям напоминать ушиб мягких тканей. Диагноз выставляют на основании данных рентгенографии. Лечение обычно консервативное. На начальном этапе, как правило, используется скелетное вытяжение, затем назначается ЛФК, массаж и физиолечение. При необходимости выполняется хирургическое вмешательство.
Общие сведения
Перелом бедра у детей – это нарушение целостности бедренной кости. Обычно целостность кости нарушается полностью, но у дошкольников иногда могут выявляться повреждения «по типу зеленой ветки», когда кость ломается без повреждения надкостницы. При этом эластичная надкостница отслаивается на значительном протяжении, поэтому плохо удерживаемые ею отломки могут смещаться внутри неповрежденного периостального футляра.
Механизм переломов бедра у детей тот же, что у взрослых. Повреждение возникает вследствие падения с высоты, насильственного скручивания или перегиба конечности либо автодорожной травмы. Однако из-за особенностей анатомии и физиологии тяжесть повреждения у детей меньше зависит от силы травмы. То есть, на первый взгляд незначительная травма может стать причиной тяжелого перелома, а при значительном травматическом воздействии (например, падении с высоты) перелом может отсутствовать либо быть относительно несложным и более благоприятным в лечении.
Переломы бедренной кости у детей могут сочетаться с переломами других костей конечностей, ЧМТ, травмой грудной клетки и тупой травмой живота.
При наличии опухолевого процесса в кости (например, при остеосаркоме или метастазах в кость) возможен патологический перелом, который возникает без видимой травмы или при совсем незначительной травме.

Переломы бедренной кости у детей
Классификация переломов бедра у детей
С учетом локализации различают:
- Переломы в верхней части бедра, включающие повреждения шейки бедра, отрывы малого и большого вертела.
- Переломы диафизарной (средней) части бедренной кости.
- Переломы нижней части бедра.
Переломы диафиза являются самым тяжелым и наиболее распространенным повреждением бедренной кости и составляют 60% от общего количества переломов бедра.
С учетом особенностей повреждения различают спиральные, косые, поперечные и оскольчатые переломы. Чаще всего наблюдаются спиральные и косые переломы. Эпифизеолизы (травматические повреждения ростковой зоны) выявляются достаточно редко.
Переломы верхнего конца бедра у детей
Такие переломы разделяют на две группы. В первую (переломы шейки бедра) включают повреждения поперечника кости: эпифизеолизы головки бедра, чрезвертельные, межвертельные и чрезшеечные переломы. Во вторую – отрывы части кости без повреждения ее поперечника, то есть, апофизеолизы малого и большого вертела.
Переломы шейки бедра значительно различаются по выраженности симптоматики. При переломах со смещением появляется интенсивная боль в тазобедренном суставе. В области паха видна припухлость. Движения резко болезненны, подъем вытянутой ноги невозможен. При пальпации определяется болезненность в проекции большого вертела и области сустава. Обычно отмечается укорочение конечности.
При повреждениях кости без смещения клиника сглажена. Боли умеренные, опора на ногу сохранена. В некоторых случаях дети с такими переломами даже могут ходить. Настораживающим моментом для родителей в таких случаях становится упорный болевой синдром и некоторое разворачивание ноги кнаружи как при ходьбе, так и покое.
Для уточнения окончательного диагноза выполняется рентгенография тазобедренного сустава в стандартных проекциях. Наиболее информативен прямой снимок. При эпифизеолизах и переломах без смещения иногда требуется для сравнения сделать рентгенограмму здорового тазобедренного сустава.
Лечение осуществляется в детском травматологическом отделении. Пациентам с переломами без смещения производят вытяжение за кожу с использованием лейкопластыря и малым грузом. Ногу отводят и укладывают на шину на 2-2,5 мес. В начальном периоде показано УВЧ. После снятия вытяжения рекомендуют на 1,5 мес. ограничить нагрузку, назначают массаж, ЛФК и физиопроцедуры.
При переломах со смещением осуществляют скелетное вытяжение, также отводя ногу кнаружи. При эпифизеолизах головки срок вытяжения – 2 мес., в последующем рекомендуется разгрузка конечности сроком на 1 месяц. При вертельных и чрезшеечных переломах скелетное вытяжение длится в течение 3-4 недель. Затем на 1,5 мес. накладывают гипсовую повязку от талии до голени.
Переломы большого вертела наблюдаются редко и обычно возникают после падения на бок или удара по боковой поверхности тазобедренного сустава. Клинические проявления очень скудные. Ребенок может ходить, но жалуется на боль. Интенсивность болевого синдрома возрастает при движениях, опоре и пальпации. По наружной поверхности сустава определяется отек и кровоизлияние.
Диагноз подтверждается после сравнительной рентгенографии обоих тазобедренных суставов. Снимок здорового сустава выполняется, так как отломок вертела удерживается мышцами и практически не смещается, поэтому перелом бывает трудно распознать без сравнения со здоровым бедром. В сомнительных случаях назначают компьютерную томографию или МРТ тазобедренного сустава.
Лечение проводится детским травматологом в условиях стационара. Конечность фиксируют на 2-3 недели, накладывая лейкопластырное вытяжение с малым грузом или глубокую гипсовую повязку. Затем назначают озокерит или парафин, массаж и ЛФК.
Переломы малого вертела возникают при внезапном резком напряжении крепящихся к нему мышц и проявляются резкой болью. Боль усиливается при движениях, опоре и пальпации. Диагноз выставляют на основании рентгенограмм. Пациента госпитализируют и накладывают гипс или лейкопластырное вытяжение на 3-4 недели. После назначают озокерит, парафин, ЛФК и массаж.
Переломы диафиза бедра у детей
Переломы диафиза бедра у детей подразделяются на переломы нижней, средней и верхней трети, подвертельные переломы и надмыщелковые переломы.
Симптоматика при всех переломах бедра у детей сходная, различается лишь уровень повреждения и особенности смещения отломков вследствие тяги тех или иных мышц. При переломах в средней и верхней части бедренной кости периферический отломок смещается кнутри, центральный – в наружную сторону и кпереди.
При повреждениях в нижней части бедра мышцы оттягивают периферический отломок назад так, что иногда он разворачивается практически на 90 градусов и становится почти перпендикулярно оси конечности. Значительное смещение и наличие множества отломков может представлять угрозу вследствие возможного повреждения нервных стволов и сосудов.
Характерным симптомом является интенсивная боль. Бедро укорочено и деформировано, опора невозможна. В области повреждения выявляется припухлость, в некоторых случаях появляются кровоподтеки. Определяется патологическая подвижность, а также крепитация в месте перелома.
Единственной группой повреждений, отличающихся по выраженности перечисленных клинических проявлений, являются поднадкостничные и вколоченные переломы бедра у детей первых 2-3 лет жизни. При таких повреждениях боли незначительны, укорочение и деформация отсутствуют, опора на ногу может быть сохранена. Заподозрить перелом можно лишь по припухлости и болям в соответствующей области.
Основной метод инструментальной диагностики всех видов таких переломов – рентгенография бедра в двух проекциях. В сложных случаях назначается магнитно-резонансная томография или компьютерная томография кости. Подозрение на повреждение нервов или сосудов является основанием для консультации сосудистого хирурга, невролога или детского нейрохирурга.
Следует помнить, что диафизарные переломы бедра относятся к категории тяжелых травм и могут сопровождаться развитием шока. Пациентов с подозрением на такую травму нужно срочно доставить в мед. учреждение, предварительно дав обезболивающее и хорошо зафиксировав конечность специальной шиной или, при ее отсутствии, двумя дощечками по бокам конечности.
Лечение обычно консервативное, проводится в условиях детского травматологического отделения. Может использоваться четыре методики:
- Постоянное вытяжение до полного сращивания перелома.
- Комбинация вытяжения и иммобилизации с использованием пластиковой или гипсовой повязки. Вытяжение накладывают до образования мозоли (в среднем на 3 недели) и затем заменяют гипсовой повязкой до полного сращения.
- Иммобилизация с использованием кокситной повязки.
Выбор метода определяется особенностями переломов. Обычно применяются первая и вторая методики. Гипс без предварительного вытяжения, как правило, накладывают при поднадкостничных и вколоченных переломах.
У пациентов до 5 лет используется лейкопластырное вытяжение, у больных старшего возраста – скелетное вытяжение. Сращение, в зависимости от возраста детей и вида повреждения, наступает за 3-8 недель. Затем вытяжение снимают, разрешают дозированную нагрузку, назначают ЛФК, парафин или озокерит, а также массаж для ускорения восстановления функции конечности.
Хирургическая операция показана при невозможности обеспечить качественное вытяжение (при эпилепсии и спастических параличах), при многооскольчатых переломах и интерпозиции мягких тканей. Выполняется остеосинтез бедра блокирующим винтом. Накостные металлоконструкции обычно не применяются, поскольку у детей они могут вызвать бурное разрастание надкостницы.
Оперативное вмешательство проводится под общим наркозом. Затем пациенту накладывают гипс на 6-8 недель. В последующем назначают тепловые процедуры (озокерит, парафин), массаж и ЛФК.
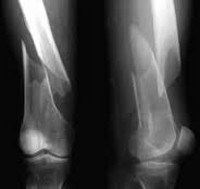
Переломы нижнего конца бедра у детей
Подобные переломы бедра у детей выявляются редко и обычно возникают в школьном возрасте. Проявляются болью, гемартрозом и нарушением функции конечности. При смещении возникает выраженная деформация в верхней части колена.
Диагноз подтверждается данными рентгенографии коленного сустава. Лечение обычно консервативное, осуществляется детским травматологом в стационарных условиях. При поступлении выполняют пункцию коленного сустава. Если есть необходимость, осуществляют репозицию. Затем фиксируют конечность гипсовой повязкой. Общий срок иммобилизации – 1,5-2 мес., потом назначают ЛФК, физиотерапию и массаж.
Источник
